כאב סביב מפרק הירך בספורטאים יכול לנבוע מפציעת עומס יתר או מבעיה מבנית שתגרום לשחיקת המפרק לכן חשוב לאבחן את סיבת הכאב סביב מפרק הירך מוקדם ולטפל.
מאת: פרופ' אהוד ראט
פעילות גופנית חשובה לבריאות – זה לא חדש. היום יותר מבעבר אנו רואים עליה מרשימה בשיעור הצעירים והמבוגרים העוסקים בפעילות גופנית באופן סדיר. פעילות גופנית עשויה לגרום לפציעות לכן יש להקשיב לגוף, להימנע מאימון לתוך כאב או כשעייפים ולעיתים לנוח מספר ימים על מנת לאפשר לגוף להתאושש.
במצבים בהם כאב לא חולף רצוי מאד לברר מה מקורו מאחר והכאב הינו לרוב נורת האזהרה של הגוף שמשהו לא בסדר. כאב סביב מפרק הירך יכול להיות ביטוי של פציעת עומס יתר או לנבוע מבעיה מבנית שתגרום לשחיקת המפרק לכן חשוב לאבחן את סיבת הכאב סביב מפרק הירך מוקדם ולטפל. רובינו סבורים שכאב מפרק הירך זו בעיה של מבוגרים אך המציאות מלמדת שכאב באזור שכיח למדי בקרב מתבגרים וצעירים פעילים.
פציעת עומס יתר
פציעות עומס יתר הקשורות לרכיבה לרוב גורמות לכאב צידי משני לחיכוך גיד הנמתח מהאגן ועד לברך – הפסיה לטה. הכאב בחלק הירך העליון, מציק בכניסה ויציאה מרכב, הליכה ולעיתים שכיבה על הצד. יכול להיות מלווה בתחושת "קליקים" בתנועה אך לרוב אין נזק ממש פרט לדלקת מקומית. הטיפול בפיזיותרפיה ותרגול עצמי של מתיחות וחיזוק שרירים באזור יעיל למדי. טיפול בזריקה מקומית (סטרואידים, ח. היאלורונית או PRP – פלסמה) מקל אף הוא ולעיתים נדירות יש מקום לניתוח. פציעת עומס יתר אחרת השכיחה יותר בריצה היא דלקת ולעיתים קרע חלקי במוצא ההמסטרינג בעכוז. לאחר בדיקה רצוי לבצע MRI להערכת חומרת הפציעה וגם כאן טיפול שמרני בפיזיותרפיה, הפחתת עומסים ולעיתים זריקת PRP מביאים להחלמה. כאב בעכוז באצנים יכול להיות עקב לחץ של שריר הפיריפורמיס המכווץ על העצב הראשי של הגפה – העצב הסכיאטי. מעבר לכאב יש קושי בישיבה ולעיתים הקרנת כאב לאורך הרגל. הטיפול בפיזיותרפיה כולל הדרכה למתיחות של השריר להרפייתו והקלת הלחץ על העצב.
לעיתים הבעיה היא התפתחות לקויה של המפרק כבר מהלידה או בשלבי התפתחות שונים של המפרק, הגורמת לעיוות מבנה המכתש ועלי של המפרק. עד כמה זה שכיח? מסתבר שבשליש עד שני שליש באוכלוסיה ניתן לזהות בצילום רנטגן מבנה מפרק ירך שונה ממבנה תקין. עובדה היא שהרוב לא סובלים מביטוי קליני כלומר כאב או מגבלה תפקודית אך אלו שכן חייבים בירור על מנת למנוע שחיקת המפרק.
שחיקה מוקדמת של המפרק
מפרק תקין בנוי ממכתש עמוק מספיק להכיל את ראש הירך ובו פיזור העומסים במפרק נכון. חלקי המפרק מותאמים כך שבמצבי כיפוף ותנועה סיבובית אין התנגשות בין חלקי המפרק. בתת התפתחות של מפרק הירך (developmental dysplasia of the hip DDH) מכתש המפרק (האצטבלום) רדוד, כיסוי ראש הירך מוגבל והמפרק אינו יציב. במפרק כזה העומס עובר לטבעת הסחוסית שאוטמת את המפרק (הלברום) שבשלב מסוים נקרעת. התוצאה היא שחיקה מוקדמת של המפרק. מצבים קלים של בעיה זו לא מאובחנים בילדות ובאים לביטוי לראשונה לאחר פעילות מאומצת של המפרק. במפרק כזה טווח התנועה גדול מאחר וראש הירך לא מוכל בעומק המפרק. אי יציבות וקרע בלברום יתבטאו בתחושת אי נוחות בקצה הטווח, כאב וקליקים. במצב זה רצוי להימנע מפעילות הדורשת קצה טווח קיצוני כמו ריקוד, טיפוס, וכן ניתור וריצה למרחקים גדולים. האבחון פשוט למדי – בדיקה גופנית וצילום.
בייקפאנל בטלגרם, לחצו פה לראות את זה!
תסמונת הצביטה המשנית
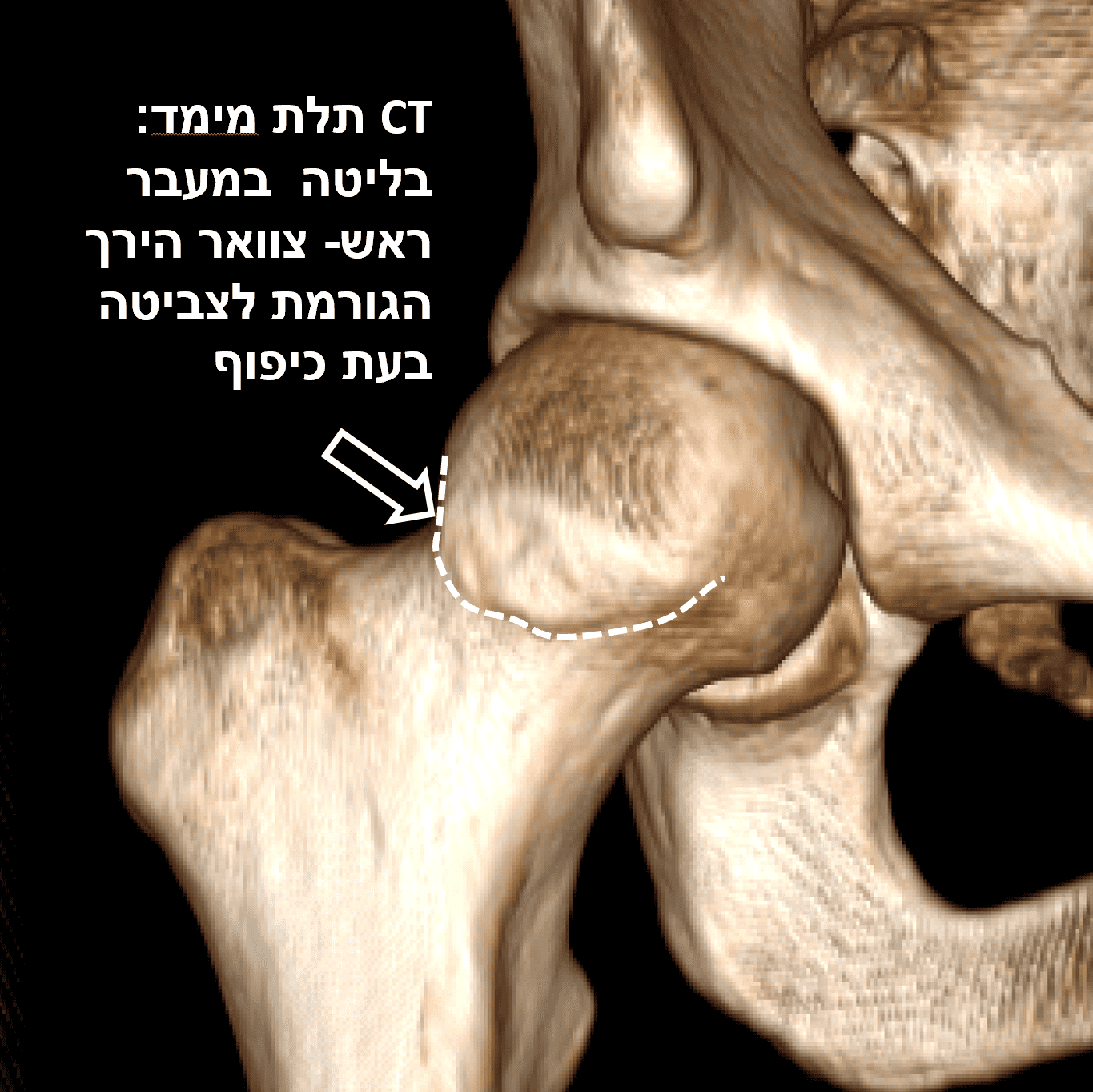
הסיבה השכיחה יותר לכאב מפרק ירך בצעירים פעילים היא תסמונת הצביטה המשנית להתנגשות בין עצם הירך לאגן על רקע עיוות מבני בצד הירך או בצד האגן. העיוות הינו לרוב בליטה במעבר ראש-צוואר הירך או בצד האגן שנוצרת בתקופת הצמיחה של השלד. חיכוך של חלקי המפרק עקב העיוות עשוי לגרום נזק לסחוס המגן על המפרק ולטבעת הסחוסית (הלברום) שעוטפת אותו ולהביא לשחיקת מפרק בגיל צעיר. מכאן החשיבות הרבה לאבחון וטיפול מוקדם בתסמונת זו.
התלונות השכיחות במצב זה הן כאב ומגבלת תנועה בכיפוף מלא, כריעה, טיפוס, שינוי כיוון ופישוק. בבדיקה יש כאב על המפרק ובתנועות אופייניות ובצילום רנטגן ניתן לרוב לזהות את המבנה הגורם לתסמונת. להשלמת הבירור יש לבצע MRI עם הזרקת חומר ניגוד למפרק להדגמת הלברום והסחוס המפרקי. במצב בו יש ביטוי קליני ובעיקר במצב בו מודגם נזק למפרק רצוי לתקן את הגורם המבני במטרה לשפר את התפקוד ולשמר את המפרק.
התקדמות בהבנה וטיפול
העשור האחרון התאפיין בהתקדמות מרשימה בהבנת הסיבות לשחיקת המפרק, זיהוי סיבות חוץ מפרקיות הגורמות לתסמונת ויכולת תיקון הפגמים המבניים כולל שיטות מתקדמות לשחזור הטבעת הסחוסית והסחוס הפגום. עליה במודעות לתסמונת בקרב אורתופדים, רופאי משפחה ופיזיותרפיסטים מאפשרת זיהוי וטיפול מוקדם.
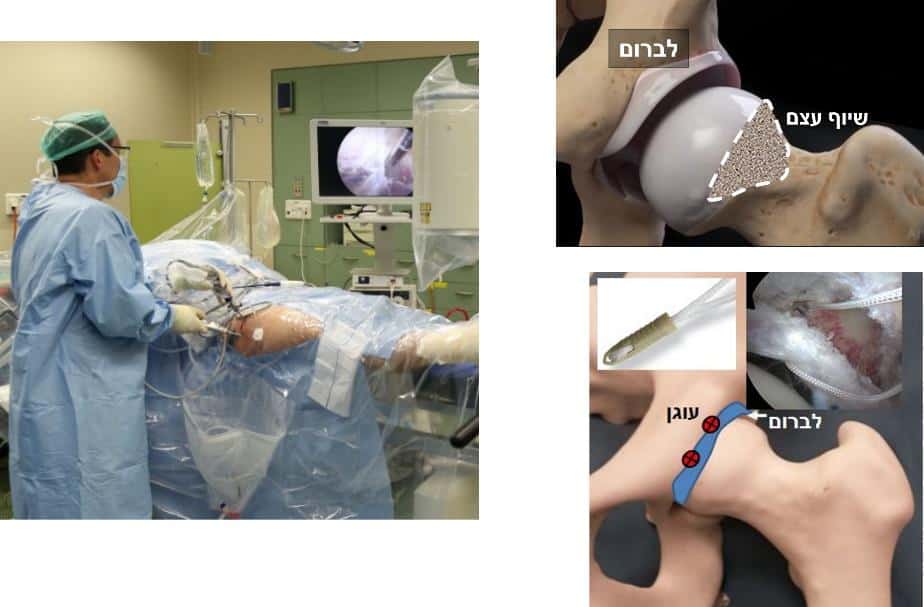
הטיפול הניתוחי בארתרוסקופיה של מפרק הירך הוכח כיעיל מאד לתיקון התסמונת ובמחקר השוואתי שפורסם בעיתון היוקרתי הLancet נמצא טוב יותר באופן מובהק לעומת טיפול שמרני. בארתרוסקופיה מוחדרת מצלמה דרך צינורית דקה למפרק ובעד 2 פתחים זעירים (כ 5 מ"מ) נוספים ניתן לבצע פעולות מורכבות למדי לתיקון המבנה כולל שיוף העצם הבולטת משני צידי המפרק, תיקון הלברום הקרוע ופגיעת הסחוס, שחזור לברום במצב בו לא ניתן לתקן וטיפול בסיבות נוספות לכאב סביב המפרק. כמו בכל ניתוח גם לארתרוסקופיה מגבלות והניתוח לא מתאים במצבי שחיקה מתקדמים או בתת התפתחות משמעותית של המפרק (DDH). כאן הניתוח עשוי להאיץ את קצב הידרדרות המפרק לכן יש להמנע מניתוח במצבים אלו.
פרופ' אהוד ראט הנו מנהל היחידה לאורתופדיה זעיר פולשנית במרכז רפואי תל אביב ומנתח בכיר בהרצליה מדיקל סנטר.
הכתבה בשיתוף המוקד האורתופדי בהרצליה מדיקל סנטר לאבחון וטיפול מהיר בפציעות.






![מה ההבדל בין מתיחה של שריר, שריר תפוס ושריר מכווץ? 1-[200717] DSP_104](https://bikepanel.com/wp-content/uploads/2024/12/1-200717-DSP_104-378x300.jpg)


